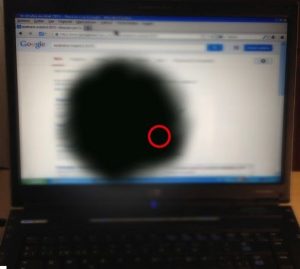
¿Qué es la maculopatía miópica? | Diagnóstico y Tratamiento
Descubre qué es la maculopatía miópica, sus síntomas, diagnóstico y tratamientos para frenar su avance y proteger tu visión.

Descubre qué es la maculopatía miópica, sus síntomas, diagnóstico y tratamientos para frenar su avance y proteger tu visión.

Descubre cómo el tiempo al aire libre frena la miopía infantil y la miopía magna. Información científica y consejos de AMIRES para niños.

¿La miopía magna se puede operar? | AMIRES Por Asociación de Miopía Magna con Retinopatías (AMIRES) En nuestra labor diaria dentro de la Asociación de Miopía Magna con Retinopatías (AMIRES), una de las preguntas más recurrentes que recibimos por parte de nuestros socios y de la comunidad en general gira en torno a una esperanza común: la cirugía. Vivir dependiendo de correcciones ópticas potentes genera, inevitablemente, el deseo de una libertad visual que muchas veces parece inalcanzable. Por ello, la cuestión de si la miopía magna se puede operar no es solo una duda clínica; es una pregunta cargada de

Natalia Márquez Ivacevich es oftalmóloga especialista en patologías de la vista, vocal de la Sociedad Española de Retina y Vítreo, y doctora en el Hospital de Navalmoral de la Mata. En este nuevo vídeo, la Doctora Márquez nos cuenta de primera mano las novedades y avances médicos que se han presentado en los congresos de 2024 de la SERV y, a nivel europeo, Euretina. Qué podéis encontrar en la entrevista con Natalia Márquez Ivacevich sobre las últimas novedades científicas del congreso de la serv 2024 y Euretina 2024. 00:00 – Intro 01:48 – Progresión de la maculopatía miópica 03:44

Blanca Díaz Vega es optometrista y oftalmóloga, y desarrolla su actividad profesional actualmente en la Fundación Jiménez Díaz. Su historia es muy interesante, ya que Blanca acumula en su persona un interés muy temprano por la salud visual, es optometrista y oftalmóloga, gozando así de dos puntos de vista distintos sobre una misma realidad, y además tiene miopía magna, detectada desde una edad muy temprana. Esta vez, Blanca acude a las dependencias de AMIRES para ser entrevistada y darnos a conocer su historia de vida y su perspectiva cualificada sobre la enfermedad. Qué podéis encontrar en la entrevista con Blanca

Cita previa requerida
C/ Cristóbal Bordiú 35 (Oficina 416)
Chamberí, 28003 Madrid
Móvil. 675 44 85 88 / Mail: info@miopiamagna.org
Mapa del Sitio Aviso Legal Política de Privacidad Política de Cookies Canal de Denuncias Copyright© 2020 AMIRES