Tabla de contenidos
Correcciones ópticas
Las correcciones ópticas se dividen en gafas y lentes de contacto, que se usarán dependiendo de cada caso y problema de refracción.
Gafas
Las gafas son la forma clásica de compensar la miopía una vez diagnosticada. Es el método más sencillo y menos invasivo y se puede utilizar a cualquier edad. Entre los inconvenientes están la incomodidad al realizar determinadas actividades deportivas, o cuando se tiene alta graduación el peso de las gafas y las aberraciones ópticas. En el caso de niños, y con la finalidad de evitar daños por rotura de las mismas, habrá que elegir gafas de silicona preferiblemente de una sola pieza.
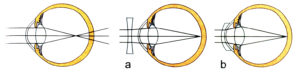
Corrección óptica de la miopía a) con lentes divergentes b) con lentes de contacto
No existe una montura ideal para los miopes magnos. Tanto el grosor como el peso de la lente es proporcional al número de dioptrías a corregir. Algunos consejos son:
- Montura: para altas graduaciones elegir una montura pequeña o no excesivamente grande. No son adecuadas las monturas metálicas y las monturas al aire.
- Tamaño: las gafas tiene diferentes tallas y por lo tanto podemos solicitar la que mejor se nos ajuste. No hay que quedarse con la muestra de la óptica.
- Tipo de lente: las de los miopes son lentes divergentes (más gruesas por los bordes). Las lentes generalmente son orgánicas (más ligeras y más fáciles de rayar) aunque no siempre alcanzan altas graduaciones en las que habrá que sustituirlas por las minerales (más pesadas, más frágiles y más difíciles de rayar).
- Grosor reducido: actualmente se fabrican lentes de grosor reducido, que combinado con una buena elección de montura y eliminación de bordes hacen que la lente sea más discreta.
- Protección del sol: hay que utilizar filtros para evitar la radiación ultravioleta que pueden ser polarizados o no. Una solución es utilizar una gafa graduadas de recambio con el filtro UV (solución algo cara en altas graduaciones). También se pueden utilizar adaptadores con el filtro que se acoplan a la gafa convencional según las necesidades, o utilizar una sobregafa algo mayor que se superpone sobre la gafa de uso habitual.
- Filtros selectivos: además de filtrar la radiación UV también filtran parte del espectro de la luz visible de la zona de los azules. Disminuye el deslumbramiento y mejora el confort visual dando la sensación de un mayor contraste.
Lentes de contacto
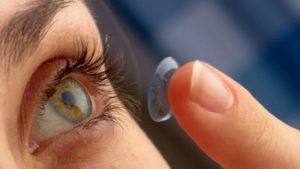
Proporcionan mayor calidad visual a evitar las aberraciones de las gafas con alta graduación y permiten un mayor grado de libertad en casi todas las actividades. Los nuevos diseños y materiales han permitido que las lentes de contacto evolucionen mucho proporcionando gran variedad de soluciones. Para saber cuales pueden ser las mas adecuadas es necesario acudir al óptico que evaluará sus necesidades visuales, su salud ocular y sus lágrimas para ayudar a determinar la mejor opción.
- Lentes de contacto blandas o hidrofílicas: son las más utilizadas y se adaptan bien. Están hechas de gel, contienen plásticos llamados hidrogeles y cubren toda la cornea. Entre los inconvenientes se encuentran menor oxigenación del ojo y producir algo de sequedad, aunque los nuevos materiales como pueden ser las lentes de hidrogel de silicona minimizan este problema.
- Lentes de contacto permeables al gas (GP, RGP): su proceso de adaptación es más largo, oxigenan bien el ojo, proporcionan gran calidad visual y ocasionan menos problemas.
- Lentes híbridas: Las lentes híbridas reúnen algunas características de las dos anteriores, ya que su periferia corresponde a la de una blanda y su parte central a la de una RPG. Permite una buena adaptación y proporcionan gran calidad visual.
- Lentes de apoyo escleral: son un tipo de lentes semirrígidas con un tamaño mayor de lo habitual. Su diámetro es similar al de las lentes blandas; gracias a ello, se pueden apoyar en la esclera (la parte blanca del ojo), que es una zona inervada, por lo que resultan muy cómodas de colocar. Permiten corregir más irregularidades en la córnea que las anteriores y proporcionan gran comodidad en pacientes con ojo seco.
A pesar de que las lentillas son utilizadas de forma segura por millones de personas, su uso presenta un riesgo de infección para los ojos. Habitualmente este tipo de infecciones causadas por virus, bacterias y otros microrganismos se deben a una mala higiene de las lentillas,
La queratitis es la infección más común relacionada con el uso de lentillas. Se trata de una inflamación de la cornea, que puede ser superficial (afecta solamente a la parte externa, el epitelio) y suele curarse sin secuelas. Aunque es menos habitual, puede afectar a capas más profundas y ser muy grave. Cuando deja una cicatriz en la córnea (leucoma), la visión llega a verse severamente comprometida.
También se puede producir ojo seco, ya que las lentillas afectan a la hidratación del ojo, a pesar de que los materiales han evolucionado mucho para tratar de evitar este problema.
Higiene y cuidado de las lentillas
Para evitar los problemas mencionados es muy importante seguir los consejos del óptico, cuidar los materiales y mantener la higiene:
- Antes de manipular las lentillas, lavarse bien las manos.
- Utilizar las soluciones específicas para lentillas.
- No usar las lentillas durante más tiempo del indicado. En el caso de lentes desechables o renovables por un tiempo definido respete ese periodo. nunca utilice las lentes de contacto más días de los indicados por su óptico.
- Retire las lentillas antes de dormir. Si duerme con ellas incrementa el riesgo de infección ocular.
- No usar las lentes de contacto si tiene síntomas oculares de infección, inflamación, alergia, daño, dolor, irritación, quemazón, sensación de cuerpo extraño, visión borrosa espontánea. Si las tiene puesta y nota esos síntomas, retírelas y acuda inmediatamente a su profesional
- Utilice gafas de nadar para la piscina y el mar si quiere llevar las lentillas puestas, el agua aumenta las posibilidades de una infección.
- Use gafas protectoras si practica deportes en los que pueda recibir un golpe y para los deportes acuáticos.
Correcciones quirúrgicas
Antes de comenzar hay que recordar que estos tratamientos corrigen el error refractado de la miopía, pero no la curan. Vamos a comentar las técnicas más empleadas teniendo presente, como toda cirugía, que tiene sus riesgos. Hay que valorar la identidad del paciente para cada técnica.
Láser corneal: (LASIK/IntraLASIK)
Hay varios tipos de láser pero el más utilizado es el LASIK. En que consiste:
LASIK significa keratomileusis in situ asistida por láser. El objetivo de esta técnica es provocar una reducción mediante láser del grosor de la parte central de la córnea. Al ser más delgada se produce una disminución de su potencia de refracción y así se consigue que las imágenes se enfoquen en la retina y de este modo se eliminan las dioptrías.
Hay varios tipos de láser, pero el más utilizado es el LASIK, que significa ‘keratomileusis in situ asistida por láser’.
El objetivo de esta técnica es provocar una reducción mediante láser del grosor de la parte central de la córnea. Al ser más delgada se produce una disminución de su potencia de refracción y así se consigue que las imágenes se enfoquen en la retina y de este modo se eliminan las dioptrías.
La córnea, tiene un grosor medio en su parte central de 500-550 micras (es muy fácil de medir, mediante una paquimetría). Por cada dioptría que queramos corregir habrá que reducir unas 17-18 micras de media. Sin embargo, no se puede adelgazar excesivamente la córnea ya que podría ocasionar problemas (queratocono). Por ello con esta técnica sólo podremos corregir miopías inferiores a 8-10 dioptrías (preferentemente por debajo de 6).
Inconvenientes:
Suelen ser infrecuentes los efectos secundarios, pero es necesario que los pacientes estén bien informados de los mismos antes de operarse. (Fuente OCU salud – Junio/Julio 2017) :
- Ojo seco: suele durar unos 6 meses tras la operación con Lasik y se trata con lágrimas artificiales
- Brillos, neblina: al salir de la operación no vera con nitidez. Pero además puede estar un tiempo viendo destellos, halos o doble por los deslumbramientos, le costará conducir de noche. La neblina suele desaparecer entre la semana 6 y 12. Hay casos en los que estos efectos se alargan o se quedan de por vida.
- Volver a operar: No hay que descartar que pueda hacer falta una segunda operación para terminar de esculpir la córnea. A veces se hace por precaución porque esculpir en exceso tiene mal remedio.
- Deformación de la córnea: se produce pasado el tiempo (años después de la intervención). Es muy infrecuente, pero tiene difícil solución, sobre todo en los casos más graves donde puede llevar a requerir un trasplante de cornea.
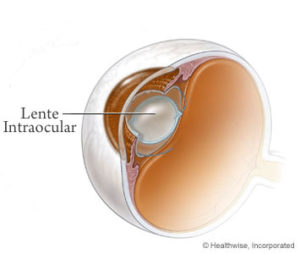
Introducción de lentes intraoculares pre-cristalinas (LIO fáquicas).
Con las LIO-fáquicas lo que se hace es implantar una lente intraocular en el interior del globo ocular (entre la córnea y el cristalino) con el fin de corregir el defecto óptico de la miopía (es como colocar una gafa dentro del ojo). Con esta técnica se deja el cristalino en su sitio (a diferencia de la intervención de cataratas). Desde el punto de vista teórico es la técnica ideal para el miope magno joven y con un número muy elevado de dioptrías (correcciones hasta -20 dioptrías). Se puede combinar con la técnica anterior, Bióptica (implante de lente intraocular y LASIK), alcanzando correcciones hasta -28 dioptrías.
Las LIO se colocan entre la córnea y el cristalino. Existen dos tipos:
- LIO de cámara anterior: Se colocan entre la córnea y el iris. Dan más problemas y actualmente no se utilizan.
- LIO de cámara posterior: Se colocan entre el iris y por delante del cristalino.
Actualmente se requiere criterios muy estrictos para realizar esta técnica:
- Profundidad de cámara anterior de > o.3 mm y una densidad de células endoteliales corneales > 2000 células/mm2
- No tener alteraciones pupilares, del iris, ni glaucoma, uveítis, alteraciones de la retina, córnea o del cristalino.
Inconvenientes:
Es una técnica con riesgos potenciales, algunos importantes, y que hay que conocer. Estas complicaciones dependen de la experiencia del Centro y de la situación ocular del paciente. El implante de la LIOs es una cirugía intraocular y por tanto es un procedimiento más importante que el LASIK (que se realiza directamente sobre la córnea). Las posibles complicaciones son: formación de cataratas, desplazamiento de la lente, uveitis, aumento de la tensión ocular (glaucoma), alteración de la pupila y de la sensibilidad al contraste y más raramente desprendimiento de retina. Además, con estas lentes se ha descrito un descenso en el número de células endoteliales de la córnea (especialmente en las de cámara anterior) que puede ocasionar una degeneración corneal. En caso de aparecer complicaciones puede volverse a operar y se quita la lente.
Extracción del cristalino transparente e Introducción de lentes intraoculares ( LIO pseudofáquicas ) 
En esta técnica lo que se hace es extraer el cristalino transparente y colocar en su lugar una nueva lente intraocular pero que compense las dioptrías del miope magno y de este modo no es necesario utilizar gafas o lentes de contacto. Esta lente intraocular (LIO) se llama LIO-pseudofáquica. En la técnica anterior (colocación de una LIO-fáquica), lo que se hacía era colocar una lente delante del cristalino pero dejando el cristalino en su sitio. La técnica es idéntica a la que se hace para operar de cataratas, es decir una facoemulsificación con ultrasonidos con la diferencia que el cristalino es transparente (y en las cataratas no).
Tipos de lente intraocular:
Las lentes se introducen plegadas, así de este modo la incisión en la córnea es muy pequeña. Son de un material sintético con unas patas que permiten que quede fijada en el saco capsular. Existen diferentes tipos de lentes intraoculares: monofocales, multifocales, tóricas y acomodativas. Las características del paciente y la opinión del oftalmólogo aconsejaran el uso de cada lente.
Inconvenientes:
En manos expertas es una técnica muy segura. Estas LIO-pseudofáquicas ocasionan muchos menos problemas que las LIO-fáquicas del apartado anterior. Además estas lentes son muy estables, existiendo experiencia de tener implantadas estas LIO más de 20-30 años.
Al quitar el cristalino, se pierde la capacidad de enfocar los objetos. Esto significa que habrá que utilizar gafas (normalmente para leer o en distancias cercanas) o lentes progresivas. Por ello no se recomienda en personas jóvenes.
Más información: Guía para pacientes «Vivir con miopía magna«